Accompagner le patient dans la mise en place d’une alimentation équilibrée au quotidien est sans doute l’action la plus efficace dans la prise en charge du diabète. Depuis 2002, les diététiciennes itinérantes de l'ASS-NC parcours l’ensemble de la Nouvelle-Calédonie.
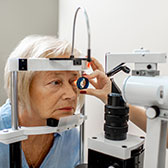
La prévalence de la rétinopathie diabétique (RD) est élevée en NC. La prise en charge du patient diabétique comprend un examen annuel du fond d’œil afin de mettre en place le plus précocement possible une correction des facteurs de risque et un traitement de la RD. Mais l’intérieur et les Iles ne disposent pas ou peu de cabinet d’ophtalmologie. Depuis 2007, l’ASS-NC permet un dépistage gratuit et de proximité de cette complication par un réseau mobile.
La prévalence des amputations de pied diabétique est importante en NC. La prise en charge du patient diabétique comprend le dépistage des patients à haut risque d’amputation et leur traitement préventif. L’ASS-NC propose des forfaits de soins du pied diabétique sur Nouméa et le Grand Nouméa et organise des vacations de podologues au sein des CMS de l’intérieur et des iles.
La prévalence du diabète gestationnel est particulièrement sévère en NC. La prise en charge de la femme enceinte comprend un dépistage systématique au premier et au second semestre. Pour les diagnostic positif, un stage gratuit est proposé au Centre d’éducation de l’ASS-NC, permettant d’éviter les complications pendant la grossesse et lors de la néonatalité, mais aussi pour limiter les risques de diabète et de surcharge pondérale ultérieurs chez l’enfant à naitre et sa maman.
Pour les cas les plus graves, quatre structures permettent l’hospitalisation du patient diabétique en Nouvelle-Calédonie. L’hospitalisation de jour existe également.